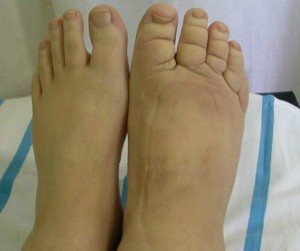
Fot. 1. Deformacja palców i obrzęk stóp u chorych z obrzękiem limfatycznym kończyn dolnych
Układ limfatyczny składa się z naczyń limfatycznych, grasicy, migdałków, grudek chłonnych i węzłów chłonnych. Chłonka (inaczej limfa), która krąży w układzie limfatycznym, zawiera limfocyty, które są elementem układu odpornościowego. Obrzęk limfatyczny to obrzęk tkanek spowodowany przez zastój chłonki wskutek wrodzonych wad lub nabytego uszkodzenia naczyń chłonnych. Obrzęk najczęściej zajmuje skórę i tkankę podskórną. W leczeniu dąży się do usunięcia przyczyny obrzęku (np. zakażenia) oraz stosuje się przede wszystkim fizjoterapię.
Układ limfatyczny (zwany układem chłonnym) zbudowany jest z naczyń limfatycznych oraz narządów, takich jak: grasica, migdałki, grudki chłonne, węzły chłonne. Narządy te wytwarzają komórki zwane limfocytami, które wchodzą w skład chłonki (limfy) i spływają naczyniami limfatycznymi do krwi.
Włośniczki limfatyczne są ślepo zakończonymi naczyniami, które się łączą, tworząc większe naczynia. Małe i średnie naczynia limfatyczne uchodzą do coraz większych przewodów, z których większość spływa do przewodu piersiowego oraz przewodu piersiowego dodatkowego. Obydwa przewody łączą się z żyłami i dochodzi do połączenia układu limfatycznego z krwionośnym. Na ślepo zakończonych końcach włośniczek limfatycznych znajdują się duże otwory, które sprzyjają przechodzeniu płynu, białek i dużych cząsteczek z przestrzeni śródmiąższowej. W ten sposób powstaje limfa, czyli płyn krążący w układzie limfatycznym.
Podstawową funkcją krążenia limfatycznego jest pochłanianie i drenaż płynu międzykomórkowego oraz odpowiedź na zakażenia – w limfie znajdują się komórki układu odpornościowego.
Choroby związane z krążeniem limfatycznym można podzielić na wrodzone i nabyte.
Obrzęki limfatyczne:
Najczęstszym zaburzeniem układu limfatycznego jest zastój chłonki. W większości przypadków dotyczy kończyn dolnych, wyjątkowo kończyn górnych, tułowia czy głowy. Podstawowym objawem jest niebolesny obrzęk, który ma charakter tzw. ciastowaty – utrzymuje się przez pewien czas po uciśnięciu skóry (można to sprawdzić, uciskając opuszkiem palca obrzęk, po oderwania palca widoczny będzie dołek po uciśnięciu). Przyczyn zastoju chłonki może być wiele. Może dojść do zahamowania jej pochłaniania, braku naczyń limfatycznych (wrodzony niedorozwój, chirurgiczne usunięcie) lub ich zablokowania. Obrzęk limfatyczny można podzielić na pierwotny i wtórny.

Pierwotny obrzęk limfatyczny powstaje najczęściej u osób, u których doszło do nieprawidłowego wykształcenia naczyń limfatycznych bądź uległy one zamknięciu. Obrzęk tego typu może występować w różnych rzadko występujących chorobach genetycznych, takich jak wrodzony obrzęk limfatyczny typu I lub II.
Wtórny obrzęk limfatyczny jest stanem nabytym, powstałym w następstwie uszkodzenia prawidłowo funkcjonującego wcześniej naczynia chłonnego. Przyczyną wtórnego obrzęku może być ostre zapalenie naczyń limfatycznych. Choroba ta powstaje w następstwie zakażenia skóry bakteriami (najczęściej paciorkowcami). Na skórze widoczne jest linijne zaczerwienienie biegnące wzdłuż zajętego naczynia limfatycznego, tzw. czerwona pręga. Zmianom towarzyszy silny ból.
Dolegliwości te ustępują wraz ze zwalczaniem infekcji bakteryjnej. Do innych przyczyn wtórnego obrzęku limfatycznego należą filarioza (zakażenie pasożytem występującym w krajach tropikalnych), przewlekłe nawracające choroby zapalne (np. róża, gruźlica), niektóre nowotwory, reumatoidalne zapalenie stawów. Obrzęk limfatyczny może też pojawić się po leczeniu operacyjnym lub radioterapii nowotworów (piersi, narządów rodnych i innych), a także po operacjach naczyniowych, po urazach, u osób z przewlekłą niewydolnością żylną (wtedy obrzęk ma charakter żylno-limfatyczny). Czasem nie udaje się znaleźć przyczyny obrzęku, który towarzyszy osobom chorym na otyłość, są to idiopatyczne wtórne obrzęki limfatyczne towarzyszące otyłości olbrzymiej i masywny obrzęk tłuszczowy. Niekiedy obrzęk limfatyczny może być objawem zajęcia węzłów chłonnych przez proces nowotworowy, jest to złośliwy obrzęk limfatyczny.
Obrzęk limfatyczny może się nasilić w okresie ciąży. U większości pacjentek zmniejsza się po porodzie do wielkości sprzed ciąży.
Dłużej utrzymujący się obrzęk prowadzi do deformacji części ciała, destrukcji naczyń limfatycznych, włóknienia i odczynowych zmian skórnych. Stan taki nazywany jest słoniowacizną.
Obrzęk limfatyczny w następstwie usunięcia węzłów chłonnych (np. z powodu nowotworu) lub zakażenia zwykle rozwija się po kilkumiesięcznym lub nawet wieloletnim okresie utajenia. Początkowo jest ciastowaty i podatny na ucisk, z czasem zwykle ulega stwardnieniu. U osób z uszkodzeniem układu chłonnego tzw. proksymalnym, czyli na kończynach bliżej tułowia niż stóp czy dłoni, obrzęk, zwłaszcza we wczesnej fazie, może obejmować wyłącznie część kończyny bliżej tułowia i przylegającą do niej okolicę tułowia (np. ramię i/lub pierś, udo i/lub zewnętrzne narządy płciowe).
Objawy charakterystyczne dla obrzęku limfatycznego kończyny dolnej: stwardnienie skóry przodu stopy i nasady drugiego palca stopy, uniemożliwiające pochwycenie skóry w fałd, obrzęk palców stóp (tzw. palce kiełbaskowate). Wraz z powiększaniem się obrzęku wzrasta skłonność do nawracających bakteryjnych zakażeń skóry i tkanki podskórnej. Stopniowo może dochodzić do znacznego zniekształcenia zajętej kończyny (słoniowacizna). Towarzyszy temu przewlekłe uczucie ciężkości kończyn.
Choroba ma charakter postępujący i trudny do zahamowania. Rzadkim, ale groźnym powikłaniem przewlekłego obrzęku limfatycznego jest nowotwór wywodzący się z naczyń limfatycznych – mięsak limfatyczny.
Rozpoznanie obrzęku limfatycznego opiera się na obrazie klinicznym – lekarz najpierw zbiera dokładny wywiad, a potem ogląda obrzęk. Bardzo ważne jest ustalenie przyczyny obrzęku.
W razie potrzeby w diagnostyce obrzęku limfatycznego wykonuje się limfoscyntygrafię (podskórnie podaje się substancję, która ma znaleźć się w układzie chłonnym, a potem wykonuje badanie gammakamerą). Żeby wykluczyć inne choroby przydatne może być wykonanie badań obrazowych – rezonansu magnetycznego (MR) lub tomografii komputerowej (TK). Badania laboratoryjne mogą być także przydatne przede wszystkim do wykluczenia lub potwierdzenie chorób współistniejących.
Bardzo ważne jest ustalenie przyczyny obrzęku limfatycznego, ponieważ często stanowi objaw wtórny choroby podstawowej i leczenie jej powoduje ustąpienie obrzęku.
Fizjoterapię często zaleca się jako podstawową metodę leczenia. Obejmuje techniki drenażu limfatycznego, bandażowania kompresyjnego i gimnastyki odbarczającej. Powoduje znaczące zmniejszenie obrzęku u większości chorych. Przeciwwskazania do stosowania fizjoterapii w obrzęku limfatycznym obejmują: ostre zapalenie skóry i tkanki podskórnej, świeżą zakrzepicę żył głębokich kończyn dolnych oraz zdekompensowaną zastoinową niewydolność serca. Jako metodę wspomagającą można stosować masaż pneumatyczny. Po zakończeniu początkowego intensywnego leczenia chorzy muszą nosić pończochy, rękawy uciskowe o odpowiednim stopniu kompresji (3. i 4. klasa ucisku) lub nieelastyczne wyroby uciskowe w ciągu dnia oraz w wielu przypadkach bandażować kończynę na noc.
Radykalne leczenie operacyjne, polegające na wycięciu przerośniętej i obrzękniętej tkanki podskórnej, stosuje się rzadko, zwykle w przypadkach zaawansowanego obrzęku ze znacznym upośledzeniem funkcji. Czasem też u osób z obrzękiem limfatycznym zewnętrznych narządów płciowych upośledzającym oddawanie moczu, u chorych z obrzękiem limfatycznym głowy zaburzającym widzenie, jak również w przypadkach zaawansowanego obrzęku limfatycznego kończyn ze znaczną deformacją. Istnieje znaczne ryzyko martwicy skóry. Operację rozważa się jedynie u chorych, u których fizjoterapia nie przyniosła poprawy. U wielu pacjentów po kilku latach dochodzi do nawrotu obrzęku wielkości podobnej jak przed operacją.
Stosuje się także zabiegi mikrochirurgiczne, polegające na wytworzeniu połączeń limfatyczno-żylnych. Są one skuteczne w zapobieganiu obrzękowi limfatycznemu kończyn górnych u kobiet leczonych z powodu raka piersi w czasie usuwania pachowych węzłów chłonnych, a także jeśli zostaną wykonane we wczesnym okresie obrzęku.
Zmodyfikowaną technikę liposukcji wprowadzono do leczenia obrzęków limfatycznych kończyn niepoddających się leczeniu nieoperacyjnemu. Liposukcja pozwala na szybkie zmniejszenie objętości kończyny i jest coraz szerzej stosowana w leczeniu obrzęków limfatycznych o różnej etiologii. Po zabiegu konieczne jest stałe stosowanie rękawów lub pończoch uciskowych o dużym stopniu kompresji (3. I 4. klasa ucisku).
Nie zaleca się żadnego przewlekłego leczenia farmakologicznego. Pewną skuteczność, zwłaszcza we wczesnych fazach obrzęku, wykazują flawonoidy: rutozydy i diosmina.
Ważna jest także odpowiednia higiena oraz profilaktyka wtórnych zakażeń (bakteryjnych, wirusowych, grzybiczych).
Wyleczenie jest zależne od przyczyny obrzęku. Obrzęk będący objawem innej choroby (np. chorób infekcyjnych) ustępuje po wyleczeniu choroby podstawowej. W innych przypadkach obrzęku, np. jeśli jest on skutkiem leczenia nowotworu, leczenie jest trudniejsze. Obrzęk limfatyczny jest wówczas zwykle chorobą przewlekłą. Prawidłowe i systematyczne leczenie powoduje u zdecydowanej większości chorych zmniejszenie obrzęku i kontrolę objętości kończyny, jednak wymaga stałego noszenia pończoch lub rękawów uciskowych oraz powtarzanych sesji kompleksowej terapii limfatycznej. Pierwotny lub wrodzony obrzęk limfatyczny może istotnie pogarszać jakość życia chorych, ale nie ma wpływu na długość życia.
Unikać czynników ryzyka wtórnego obrzęku limfatycznego.