Co to jest?
Jest to grupa chorób skóry wywołana prze wirusy. Do najczęstszych chorób wirusowych zaliczamy opryszczkę zwykłą, brodawki wirusowe skórne i płciowe, półpasiec, ospę wietrzną oraz mięczaka zakaźnego.
Jakie są przyczyny wirusowych chorób skóry?
Wirusy są cząstkami zbudowanymi z białek oraz kwasów nukleinowych czyli DNA lub RNA. Nie posiadają zdolności do samodzielnego rozmnażania się. W celu powielenia swojego materiału genetycznego wykorzystują komórki organizmu żywego, m.in. komórki skóry człowieka. Do zakażenia dochodzi najczęściej na drodze bezpośredniego kontaktu fizycznego, ale poszczególne typy wirusów mogą przenikać do organizmu człowieka na inne, swoiste sposoby.
Wirusy, wnikając i namnażając się w komórkach, wywołują różne reakcje w skórze, począwszy od pęcherzyków, a kończąc na guzach.
Poniżej wymieniono objawy kliniczne poszczególnych chorób wirusowych skóry i możliwości ich leczenia.
Opryszczka zwykła
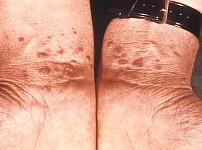
Opryszczka jest najczęściej kojarzona ze zmianami w okolicy ust. Wywołuje ją wirus Herpes simplex (HSV). W zależności od jego typu zmiany mogą występować w różnych okolicach. Wirus HSV typu 1 wywołuje najczęściej zmiany na skórze twarzy, warg ustnych lub błonie śluzowej jamy ustnej. Z kolei HSV typu 2 może powodować zmiany w obrębie narządów płciowych. Wirus HSV 2 został szerzej omówiony w dziale o chorobach przenoszonych drogą płciową. Do zakażenia dochodzi w następstwie bezpośredniego kontaktu z chorym lub drogą kropelkową. W przypadku zmian w okolicach narządów płciowych kobiety może dojść do zakażenia noworodka w trakcie porodu.
Jakie są objawy opryszczki?
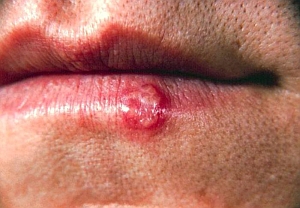 Fot. 1. Opryszczka CDC Public Health Image Library
Fot. 1. Opryszczka CDC Public Health Image Library
Po przeniknięciu wirusa do organizmu pojawiają się objawy. Na skórze występują drobne pęcherzyki wypełnione początkowo treścią surowiczą, a następnie ropną. Skóra w otoczeniu pęcherzyków jest żywoczerwona. Z czasem zmiany pękają, pozostawiając nadżerki, które pokrywają się strupem. Zmianom może towarzyszyć ból w okolicy wykwitów skórnych, gorączka, dreszcze, uczucie osłabienia oraz powiększenie lokalnych węzłów chłonnych. Są to objawy tak zwanego zakażenia pierwotnego, które ustępują w ciągu kilku lub kilkunastu dni.
Wirus opryszczki zwykłej posiada zdolność przechodzenia w stan utajonej aktywności. Przenika on wtedy do tkanki nerwowej, a replikacja jego materiału genetycznego zostaje ograniczona. Okres, w jakim wirus przebywa w postaci utajonej (latentnej), jest różny. W pewnych okolicznościach dochodzi do reaktywacji wirusa. Ma to miejsce w przypadku gorączki, miejscowych urazów, w wyniku działania promieniowania słonecznego, miesiączki i in.. Mówimy wtedy o nawrocie opryszczki.
Opryszczka zwykła jest najczęściej samoograniczającą się chorobą o krótkotrwałym przebiegu. Należy jednak pamiętać, że w pewnych stanach zakażenie HSV może mieć groźne konsekwencje. Pacjenci ze skłonnością do atopii (cierpiący na atopowe zapalenie skóry) częściej chorują na wirusowe choroby skóry, a przebieg tych chorób może być bardzo ciężki. U pacjentów z obniżoną odpornością (AIDS, choroba nowotworowa) zmiany mogą się utrzymywać przewlekle i mieć charakter rozsiany. W przypadku, gdy wirus zajmuje struktury oka, może dojść do trwałej utraty wzroku.
Co zrobić, gdy pojawią się objawy?
Należy się zgłosić do dermatologa lub lekarza rodzinnego. Jeśli zmiany występują w okolicach płciowych u ciężarnej, konieczna jest konsultacja z ginekologiem (zobacz: Zakażenie narządów płciowych wirusem opryszczki u kobiet w ciąży).
Jak lekarz stawia diagnozę?
Rozpoznanie można ustalić najczęściej na podstawie wywiadu i objawów dermatologicznych. Diagnozę potwierdzają wymazy pobrane ze zmian skórnych przeznaczone do hodowli. Pomocne jest też badanie cytologiczne.
Jakie są sposoby leczenia opryszczki? Czy możliwe jest całkowite wyleczenie?
Niestety dotychczas nie wynaleziono leku eliminującego całkowicie wirusa z organizmu człowieka. Dostępne są chemioterapeutyki przeciwwirusowe hamujące jego namnażanie się w komórkach (np. acyklowir). W zależności od nasilenia objawów w leczeniu opryszki stosuje się preparaty miejscowo lub ogólnie. Pozwalają one skrócić okres choroby i/lub zmniejszyć nasilenie objawów. W przypadku częstych nawrotów można zastosować leczenie profilaktyczne – polega ono na ciągłym stosowaniu leku ogólnie w mniejszych dawkach.
Co robić, by uniknąć zachorowania?
Nie ma specyficznych metod zapobiegających zakażeniu HSV. Pacjenci powinni mieć świadomość, że choroba jest zakaźna i rozprzestrzenia się w wyniku bezpośredniego kontaktu.
Brodawki wirusowe
Jest to grupa schorzeń skóry wywołanych przez ludzkiego wirusa brodawczaka (HPV). Wirus wnika do skóry w następstwie bezpośredniego kontaktu. Na zjawisko infekcji duży wpływ ma indywidualna odporność i stan skóry. Do zakażenia dochodzi w miejscach najczęściej narażonych na urazy, czyli stopy, ręce, kolana. Zakażeniu sprzyja wspólne użytkowanie basenów, łazienek, sypialni.
Wirus powoduje namnażanie się komórek skóry, co w rezultacie powoduje powstawanie brodawek. Zmiany mogą się lokalizować zarówno na skórze, jak i błonach śluzowych. Brodawki w okolicach płciowych zwane też kłykcinami kończystymi należą do chorób przenoszonych drogą płciową – zostały omówione w odpowiednim dziale. Brodawki na skórze mogą powstać w każdej lokalizacji.
Istnieje wiele typów wirusa HPV. Niektóre z nich mają tak zwany potencjał onkogenny. Oznacza to, że infekcja danym typem HPV może doprowadzić do rozwoju nowotworu. Ma to szczególne znaczenie w przypadku infekcji błony śluzowej szyjki macicy i rozwoju raka w jej obrębie. Brodawki wirusowe są bardzo zakaźne. Zmiany są nie tylko źródłem zakażenia dla otoczenia. Często pojedyncza zmiana jest powodem rozsiewu brodawek u tego samego pacjenta. Jest to związane ze zjawiskiem autoinokulacji (samozakażenia), gdzie pacjent sam przenosi wirusa w inne miejsce swojego ciała.
Raz przebyte zakażenie wirusem HPV nie pozostawia trwałej odporności, co wiąże się z możliwością nawrotu choroby.
Jakie są objawy?
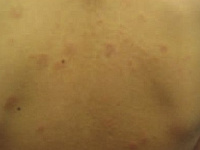
 Fot. 2. Brodawka wirusowa Wikimedia Commons
Fot. 2. Brodawka wirusowa Wikimedia Commons
W zależności od lokalizacji i obrazu klinicznego rozróżnia się następujące typy brodawek wirusowych skóry:
- brodawki zwykłe - są to grudki o szorstkiej, nierównej powierzchni, barwy skóry zdrowej lub szarobrunatnej; mogą występować w każdym miejscu, ale najczęściej lokalizują się na rękach i stopach; czasami brodawki powstają na wałach paznokciowych lub nawet pod płytką paznokciową
- brodawki stóp - zmiany mogą mieć dwojaki charakter; lokalizują się najczęściej na podeszwie stopy; czasami wnikają głęboko w skórę pod wpływem ciężaru ciała, powodując stan zapalny i bolesność; w innym przypadku tworzą płaskie, szorstkie ogniska opisywane przez pacjentów jako skupiska drobnych brodawek
- brodawki płaskie (młodocianych) - są to płaskie, gładkie, często cielisto zabarwione grudki na skórze; wykwity te mogą występować wszędzie, ale na ogół lokalizują się na skórze twarzy i kończyn; zmiany mają tendencję do samoistnego ustępowania.
Co zrobić w przypadku pojawienia się objawów?
Należy się zgłosić do lekarza dermatologa.
Jak lekarz ustala diagnozę?
Rozpoznanie lekarz może ustalić na podstawie wywiadu i objawów dermatologicznych.
Jak można leczyć brodawki wirusowe? Czy możliwe jest całkowite wyleczenie?
Metody terapeutyczne obejmują leczenie zachowawcze i zabiegowe.
Leczenie preparatami zewnętrznymi jest skuteczne przy zmianach o niewielkim nasileniu. Mechanizm działania tych leków polega na hamowaniu namnażania się komórek oraz wzmaga ich złuszczanie się w brodawkach. Ponadto niektóre preparaty mają działanie immunomodulujące. Oznacza to, że mogą pobudzać miejscową odporność w skórze. W przypadkach zmian bardziej nasilonych i niepoddających się leczeniu zachowawczemu skuteczne są metody zabiegowe, takie jak krioterapia ciekłym azotem lub podtlenkiem azotu, elektrochirurgiczne usunięcie brodawek, zastosowanie lasera CO2 lub chirurgiczne opracowanie zmian skórnych. Wybór metody jest zróżnicowany i dostosowywany indywidualnie przez lekarza dermatologa. Należy pamiętać, że wyżej wymienione sposoby leczenia są tylko metodami leczącymi objawy. Nie ma leku skutecznie eliminującego wirusa HPV ze skóry.
Co robić, by uniknąć zachorowania?
Mimo licznych badań nie udało się odkryć swoistych mechanizmów warunkujących wnikanie wirusa do skóry. Tym samym nieznane są sposoby zapobiegania zakażeniu tym wirusem. Chory musi mieć świadomość, że choroba jest zakaźna i kontakt ze zmianami skórnymi może spowodować zakażenie. Należy pamiętać o stosowaniu obuwia ochronnego w miejscach publicznego użytku, takich jak łaźnie, baseny, natryski.
Mięczak zakaźny
Jest to powszechnie występujące zakażenie skóry wywołane przez wirusa mięczaka zakaźnego (MCV). Choroba najczęściej występuje u dzieci w wieku szkolnym i u młodych dorosłych aktywnych seksualnie. Zakaźność jest duża. Do zakażenia dochodzi w wyniku bezpośredniego kontaktu fizycznego skóry ze zmianą chorobową. Dlatego też, podobnie jak w przypadku brodawek wirusowych, może dochodzić do przeszczepiania przez chorego zmian z jednego miejsca ciała na inne.
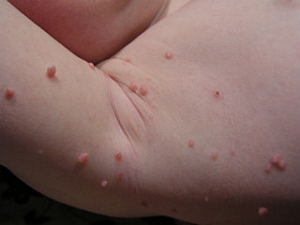 Fot. 1. Mięczak zakaźny Fot. Wikimedia Commons
Fot. 1. Mięczak zakaźny Fot. Wikimedia Commons
Jakie są objawy?
Choroba objawia się występowaniem guzków o gładkiej, kopulastej powierzchni, często z wgłębieniem w centrum, barwy skóry zdrowej lub białawej Wykwity najczęściej lokalizują się na skórze rąk, twarzy i narządów płciowych. Mogą zajmować też błony śluzowe.
Co zrobić w przypadku takich objawów?
W przypadku pojawienia się wyżej wymienionych objawów należy się zgłosić do dermatologa.
Jak lekarz ustala diagnozę?
Rozpoznanie lekarz może ustalić na podstawie wywiadu i objawów dermatologicznych.
Jakie są możliwości leczenia? Czy możliwe jest całkowite wyleczenie?
Choroba ma charakter samoograniczający, a zmiany ustępują samoistnie bez pozostawienia śladu. Może to trwać jednak wiele miesięcy.
W leczeniu stosuje się chirurgiczne usuwanie guzków lub miejscowe preparaty, które powodują ustąpienie zmian.
Po przebyciu choroby bardzo rzadko zmiany pojawiają się po raz drugi.
Co robić, by uniknąć zachorowania?
Zakaźność jest duża. Do zakażenia dochodzi w wyniku bezpośredniego kontaktu fizycznego skóry ze zmianą chorobową. Podobnie jak w przypadku wcześniej wspomnianych chorób wirusowych skóry nie ma specjalnych sposobów zapobiegania zakażeniu. Do zakażenia dochodzi często na basenach, w publicznych łazienkach, u dzieci w trakcie wspólnej zabawy.